可穿戴睡眠监测十年:技术狂奔背后的诊断率悖论
2016年,我第一次在睡眠医学实验室接触多导睡眠图(PSG)监测设备。那时的睡眠监测还需要笨重的头部电极、胸腹绑带和整夜的医疗监护环境。十年后的今天,全球可穿戴设备监测睡眠的比例从2025年的16%飙升至2026年的53%,智能手表成为主流工具。技术迭代之快,足以让任何从业者感到眩晕。
数据狂欢下的冷现实
中国受访者中使用可穿戴设备监测睡眠的比例达到41%,仅次于印度的51%。印度、中国、新加坡、墨西哥构成全球睡眠追踪的第一梯队。这些数字令人振奋,却掩盖了一个冰冷的真相:同期数据显示,中国阻塞性睡眠呼吸暂停(OSA)的诊断率仅有1%。
这不是技术失效,而是认知鸿沟。全球30~69岁人群中OSA患者约为9.36亿,中国总体患病率约为11.8%。针对1241名中国在职公务员的调查显示,高危人群占比达22.0%,而已确诊者仅占0.9%。换言之,每100个高危患者中,只有4个最终得到确诊。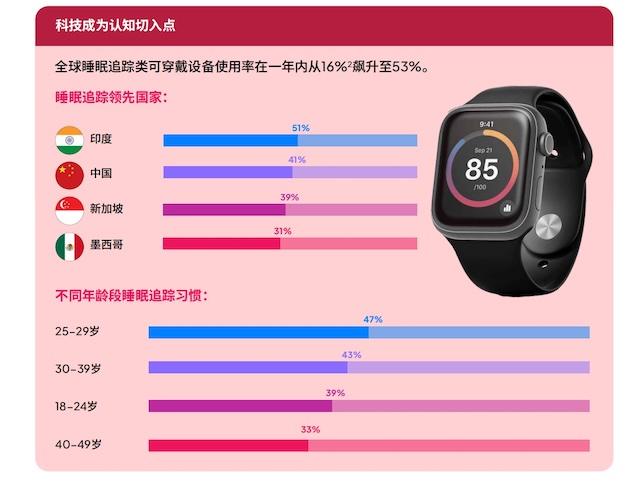
为什么设备普及带不动诊断率
可穿戴设备的定位从法规层面就被清晰界定:风险提示,而非诊断工具。2026年全球睡眠调查报告指出,睡眠科技的兴起表明越来越多的人开始关注睡眠问题,但仅靠监测还远远不够。技术虽然强大,只有结合医疗支持才能发挥最大作用。
更深层的障碍在于就医成本。在睡眠中心检测往往需要预约排队、等待周期长、时间投入高。对于多数人而言,只有睡眠问题严重影响生活时才选择就医,而OSA的狡猾之处恰在于它的隐匿性——打鼾、夜间憋醒、日间嗜睡,这些症状太容易被日常惯性所吞没。
从监测到行动的转化路径
技术从业者需要清醒认识到:可穿戴设备的核心价值在于三方面。首先,把筛查和意识前移,让更多人从“被动等待严重影响”转向“主动关注早期信号”。其次,为医生问诊提供量化数据基础,将主观描述转化为客观指标。第三,支持院外管理,在确诊后形成持续的健康追踪闭环。
真正的进步在于将这些洞察转化为行动、临床指导和实质性改变。可穿戴设备能揭示规律并警示潜在风险,但它们无法替代专业诊断。对于从业者而言,下一阶段的挑战不是让更多人戴上设备,而是让更多人带着设备数据走进诊室。